先來看個案例
小韋跟着爸媽去海邊度假時被曬的黑不溜秋的。之後,臉和胳膊都逐漸恢復正常,唯獨那小黑脖兒特招搖。
爸媽以為曬得厲害需要多點時間恢復,可好幾個月過去了黑脖子都不見好轉還發硬有小疙瘩突起。不得已只能帶去看皮膚科,在說明情況後,醫生一看到小韋的皮膚,再加之小韋肥胖的身材就懷疑小韋得了黑棘皮病,並建議他們轉診內分泌科。小韋媽不禁疑惑這黑棘皮病是啥,咋又要去內分泌科就診呢?
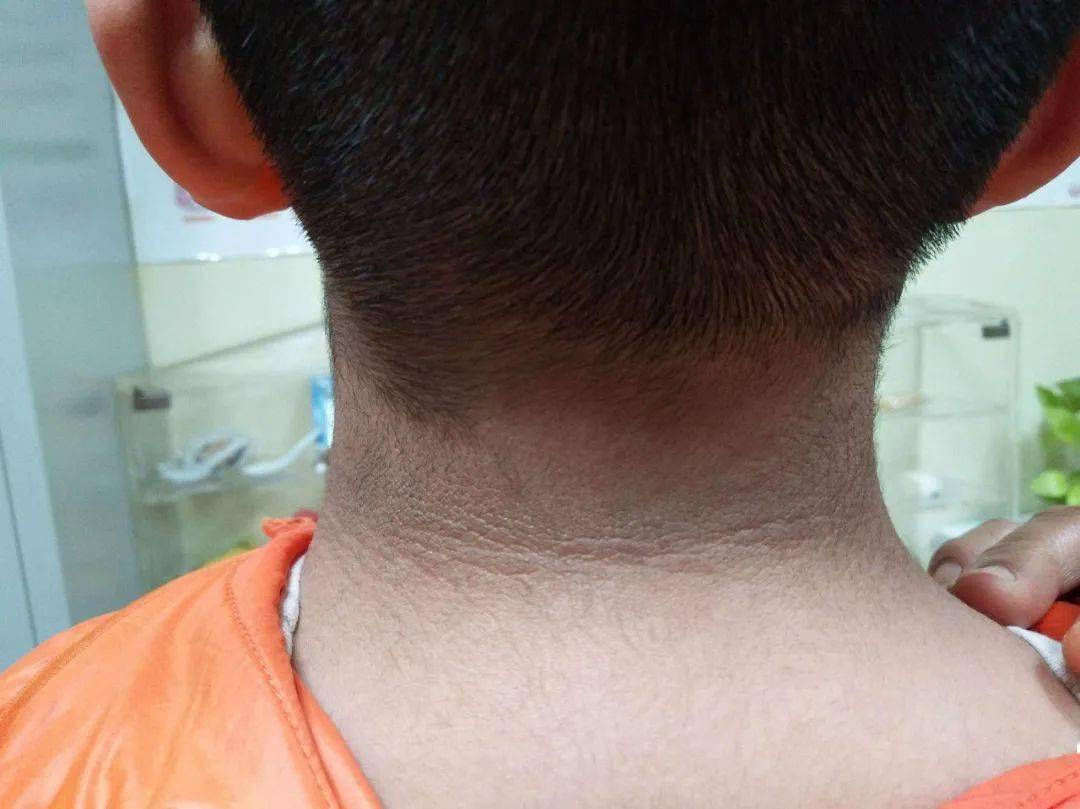
肥胖性黑棘皮病其實是肥胖導致糖尿病發生的先兆。當出現肥胖性黑棘皮病可就要注意了,不加以干預治療調整生活方式等,糖尿病可能就會隨之而來。這也是患有黑棘皮病要轉診內分泌科的原因所在。
對於普通大眾,如何更全面地認識糖尿病?跟着江江和蘇蘇來了解!
流行現狀
2015-2017年的全國糖尿病流行病學調查結果顯示,我國18歲及以上人群糖尿病患病率為11.2%(即11200/10萬)。
全國死因監測數據顯示,2018年糖尿病死亡率為15.90/10萬,佔總死亡比例為2.67%。
總體上,糖尿病在人群中患病率高,通過施加一定的干預和治療,其死亡率已控制在較低水平。
病因分型
1型糖尿病(T1DM);
2型糖尿病(T2DM);
其他類型糖尿病(3型),根據其各自的發病機制不同又分為8個亞型,依次為A~H;
妊娠糖尿病(4型)。
我國以T2DM為主,T1DM和其類型糖尿病較少。
糖尿病前期
診斷一個人是否患有糖尿病,需要測空腹血糖和餐後兩小時監測血糖。
如果空腹血糖>6.1或者餐後兩小時血糖>7.8,但是沒有達到糖尿病的診斷標準,這種情況被稱為「糖尿病前期」。
高危人群
成人
1.有糖尿病前期史;
2.年齡≥40歲;
3.體質指數(BMI)≥24kg/m2和(或)中心型肥胖(男性腰圍≥90cm,女性腰圍≥85cm);
4.一級親屬有糖尿病史;
5.缺乏體力活動者;
6.有巨大兒分娩史或有妊娠期糖尿病病史的女性;
7.有多囊卵巢綜合徵病史的女性;
8.有黑棘皮病者;
9.有高血壓史,或正在接受降壓治療者;
10.高密度脂蛋白膽固醇<0.90 mmol/L和(或)三酰甘油>2.22 mmol/L,或正在接受調脂藥治療者;
11.有動脈粥樣硬化性心血管疾病(ASCVD)史;
12.有類固醇類藥物使用史;
13.長期接受抗精神病藥物或抗抑鬱症藥物治療。
兒童和青少年
BMI≥相應年齡、性別的第85百分位數,且合併以下3項危險因素中至少1項:
a)母親妊娠時有糖尿病(包括妊娠期糖尿病);
b)一級親屬或二級親屬有糖尿病史;
c)存在與胰島素抵抗相關的臨床狀態(如黑棘皮病、多囊卵巢綜合徵、高血壓、血脂異常)。
診斷標準
糖尿病的診斷標準
診斷標準
靜脈血漿葡萄糖或HbA1c水平
典型糖尿病症狀加上隨機血糖或加上空腹血糖或加上OGTT(口服葡萄糖耐量試驗)2h血糖或加上HbA1c(為糖化血紅蛋白)無糖尿病典型症狀者,需改日複查確認
≥11.1 mmol/L≥7.0 mmol/L≥11.1 mmol/L≥6.5%
典型糖尿病症狀包括:煩渴多飲、多尿、多食、不明原因體重下降;隨機血糖指不考慮上次用餐時間,一天中任意時間的血糖,不能用來診斷空腹血糖受損或糖耐量減低;空腹狀態指至少8h沒有進食熱量

如何及早發現糖尿病?
確定糖尿病高危人群;
通過空腹血糖和75g口服葡萄糖耐量試驗(OGTT)2h血糖開展高危人群篩查;
篩查結果正常者建議每3年篩查一次;
篩查結果為糖尿病前期者,建議每年篩查一次。
確診患者需更全面地認識糖尿病,
避免進入誤區!
糖尿病是一種長期慢性疾病,患者的日常行為和自我管理能力是影響糖尿病控制狀況的關鍵因素之一,因此,糖尿病的控制不是傳統意義上的治療而是系統的管理。要科學對待糖尿病,避免以下誤區:
日常管理誤區
1.只運動,不吃藥。對於糖尿病患者最初應給予生活方式干預,但患者強化生活方式干預效果不佳的話,必須考慮藥物干預。
2.只進行治療,不進行血糖測量和監測等系統管理。這是最常見的誤區,做到定期血糖監測,可以優化治療方案和預防併發症。
飲食誤區
1.不吃甜食,血糖就不會升。其實沒有甜味的澱粉在消化之後也會變成葡萄糖;
2.糖尿病人不能喝牛奶和酸奶。雖然牛奶里含乳糖,但其血糖反應仍然比米飯饅頭低得多,而且在早餐喝牛奶配合糧穀類主食,能延緩餐後血糖上升的速度。酸奶中的乳酸有延緩餐後血糖上升的作用,含糖酸奶血糖上升速度也比米飯饅頭慢,無糖酸奶更是不錯的選擇。
3.忽視總能量的控制。一定要根據理想體重和活動量,計算總能量攝入,制定保證營養均衡食譜。

藥物誤區
1.藥物吃的種類越多,分量越足越好;別人吃一種藥效果很好,對我肯定也有用。其實口服降糖藥和注射類降糖藥有13類之多,經過醫生的精細指導和定期優化才能得到理想的用藥方案。
2.畏懼胰島素的使用。胰島素是T1DM患者維持生命和控制血糖所必需的藥物。T2DM患者雖然不需要胰島素來維持生命,但多數患者在糖尿病的晚期卻需要使用胰島素來控制血糖的水平以減少糖尿病急、慢性併發症的危險性。T2DM患者在生活方式和口服降糖藥聯合治療的基礎上,若血糖仍未達到控制目標,儘早(3個月)開始胰島素治療,且要掌握特殊患者用藥、不良反應、藥物相互作用等臨床知識點。
運動誤區
運動越多越好。運動強度和運動量都要適中,伴有急性併發症或嚴重慢性併發症時,慎行運動治療。如:成人T2DM患者每周至少150 min中等強度有氧運動,且應增加日常身體活動,減少靜坐時間。
併發症誤區
1.對併發症不清楚,不了解。糖尿病併發症發生率高,造成組織器官毀損,具有致殘致死性,危害嚴重。糖尿病是由多種病因引起的以慢性高血糖為特徵的終身性代謝性疾病。而其慢性併發症是糖尿病致殘、致死的主要原因,長期的血糖增高會使大血管、微血管受損並累及心、腦、腎、周圍神經、眼睛、足等。
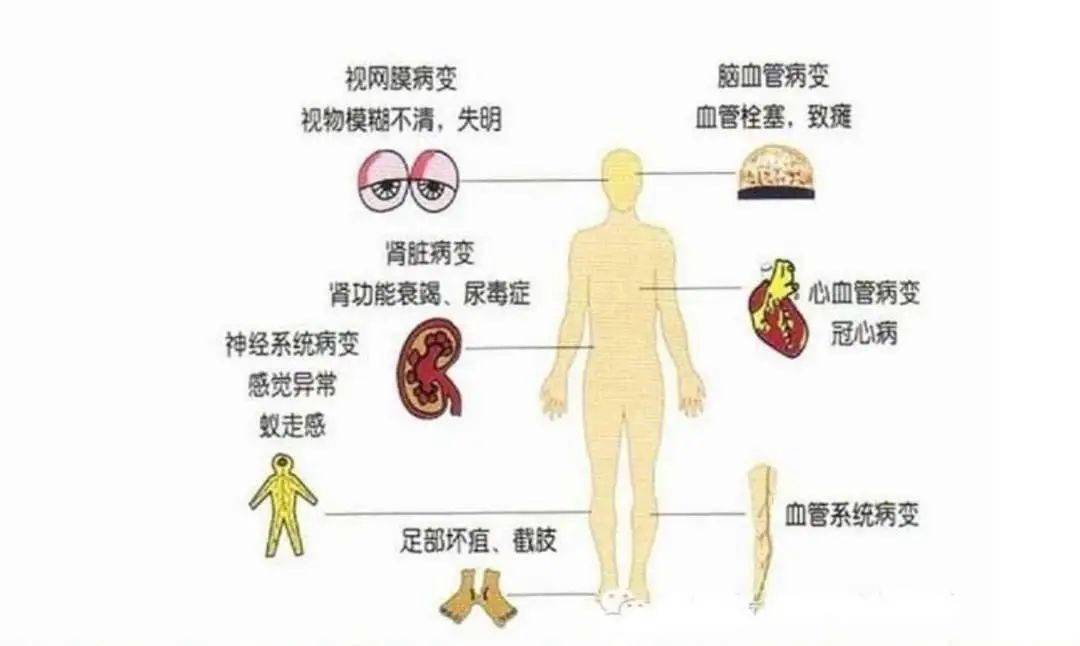
2.忽略併發症的定期篩查。特別是慢性併發症,其發展需要有一個過程,糖尿病患者應該定期監測血壓、血脂,每年進行心血管疾病篩查(心電圖、動態心電圖、心臟彩超);每半年檢測尿微量白蛋白一次,篩查糖尿病腎病;至少每3個月查一次糖化血紅蛋白;每年查一次眼底,對於已經有糖尿病視網膜病變的患者每3-6個月複查一次眼底;每年至少做一次糖尿病足篩查。
表2併發症一覽表

煙草使用誤區
抽煙不影響總能量,對糖尿病影響不大。其實糖尿病作為代謝系統疾病,需要戒煙戒酒,綜合改善患者的內分泌功能,建議所有的糖尿病患者不要吸煙及使用其他煙草類產品及電子煙,並儘量減少二手煙暴露。
對於吸煙和使用電子煙的糖尿病患者,應將戒煙諮詢及其他形式的治療納入常規的糖尿病診療和護理之中。